|
DISCUSION
En la mayoría de casos la aparición de una hemorragia digestiva
alta grave es consecuencia de una enfermedad ulcerosa péptica, de
varices esofágicas o de lesiones agudas de la mucosa gástrica (ulcus
de estrés, gastritis hemorrágica, etc.). Raramente, sin embargo,
la formación de una fístula aortoentérica es la causa, de evidente
mal pronóstico, del sangrado intestinal. La localización más probable
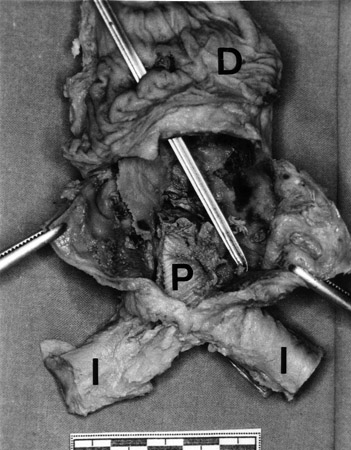
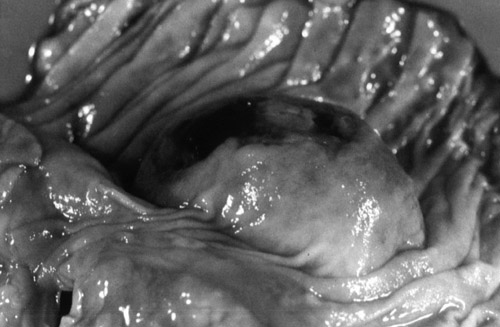
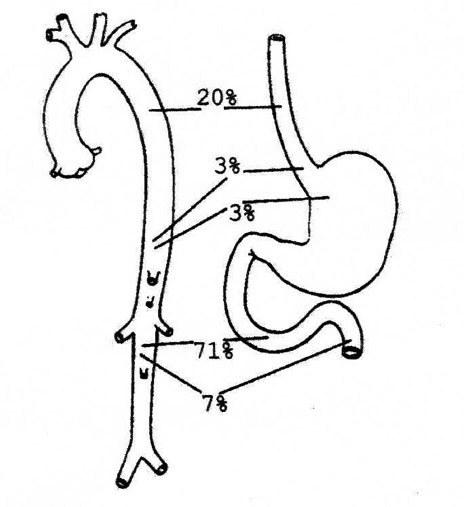
del orificio intestinal sangrante es el duodeno (60-80% de los casos),
especialmente en su tercera-cuarta porción; aunque puede localizarse
en cualquier zona del tubo digestivo, de esófago a recto, incluyendo
apéndice cecal (3) (FIGURA
3). Entre las múltiples afecciones que pueden provocarla figuran
algunas enfermedades del aparato digestivo, particularmente neoplásicas,
traumatismos y, desde luego, enfermedades aórticas (aneurismas de
etiología arteriosclerótica o infecciosa) (3,
4) (TABLA 1). Hoy día, la
causa con mucho más frecuente de fístula aortoentérica la constituyen
las prótesis vasculares aórticas. Esta complicación se estima que
ocurre en un 0.6-2.3% de los casos (5),
pudiendo presentarse desde los pocos días de su implantación hasta
15 años más tarde, como ocurre en uno de los pacientes que presentamos
(caso #1). Su patogenia es controvertida,
aunque parece haber concordancia en que la infección del material
protésico desempeña un papel fundamental en el inicio del proceso
(1). Prescindiendo de ello,
la mayoría de injertos están infectados en el momento de la hemorragia
y los hemocultivos llegan a ser positivos para organismos de la
flora intestinal en el 85% de los pacientes (5-7).
En aquellos enfermos portadores de un aneurisma aórtico, no intervenidos
previamente y sin una etiología infecciosa demostrable, presumiblemente
la constante presión/pulsación de la pared aneurismática resultaría
eventualmente en una erosión a través de la pared intestinal adyacente.
Se observan casos de fistulización en otros órganos vecinos, por
ejemplo, el árbol traqueobronquial, e incluso en otras estructuras
vasculares (vena cava) (8).
El cuadro clínico "clásico" de dolor abdominal con irradiación lumbar
asociado a hemorragia intestinal más o menos grave, que cesa espontáneamente
("herald hemorraghe") para repetirse horas o días más tarde, dista
mucho de ser frecuente, ocurriendo escasamente en el 20% de los
pacientes en algunas series (2,
9). El sangrado intermitente,
incluso durante meses, sí es bastante común, pero la hemorragia
inicial no siempre es masiva. En dos de los tres casos de localización
abdominal presentados en esta comunicación se encuentra este episodio
hemorrágico autolimitado previo (casos
#1 y #2), aunque en ninguno
de los dos se acompañó de dolor abdominal de localización e irradiación
"típicas" (discretas molestias en epigastrio en el caso
#1). De hecho, la clínica puede ser muy variada y la frecuente
ausencia de síntomas localizadores hace que el diagnóstico sea,
en ocasiones, muy difícil (9).
Por ejemplo, la fiebre con bacteriemia recurrente puede ser la única
manifestación (7). El caso
#4 podría ser un ejemplo de este tipo. En cuando a la localización
esofágica, aunque puede presentarse como una muerte súbita, se ha
descrito un cuadro muy similar al anterior, de dolor mediotorácico,
hemorragia arterial centinela y exsanguinación posterior, tras un
intervalo libre (tríada de Chiari). La presencia de disfagia también
se describe con frecuencia (10,
11). No obstante, a pesar
de que a veces se conoce o se sospecha la existencia de algún proceso
predisponente (neoplasia de esófago, aneurisma aórtico, ulcus de
Barrett), pocas veces se realiza el diagnóstico antes de la muerte
del paciente (4). En el paciente
que presentamos (caso #3), la
sintomatología respiratoria, con toda probabilidad debida a la compresión
traqueobronquial, dominaba el cuadro clínico, lo que es bastante
infrecuente. No se encuentran aquí antecedentes de dolor torácico
ni disfagia, aunque la hemorragia previa autolimitada sí pudo demostrarse.
Aunque la endoscopia oral parece ser el mejor método diagnóstico
para la valoración inicial de los pacientes, cabe destacar, no obstante,
que en este tipo de enfermos no es en absoluto infrecuente encontrar,
como ocurre en el caso #1, una
fuente alternativa de sangrado. Por ejemplo, en los pacientes portadores
de un aneurisma de aorta abdominal se ha comunicado una elevada
incidencia de ulcus péptico asociado (hasta del 40% en algunas series)
(5). La introducción de los
modernos enteroscopios ha permitido el examen directo de áreas cada
vez más extensas de la luz intestinal. La laparotomía exploradora
con enteroscopia intraoperatoria empezó a utilizarse como método
para el diagnóstico de sangrado intestinal oculto hace ya algunos
años y diferentes estudios han mostrado que ofrece una aproximación
útil al manejo diagnóstico y terapéutico del sangrado intestinal
en grupos seleccionados de pacientes. En particular, constituye
el método de elección en pacientes con sangrado intestinal grave
e inestabilidad hemodinámica con sospecha de fístula aortoentérica,
en los que una rápida actuación es esencial (12,
13). Es destacable que en
dos de los casos aportados por nosotros (casos
#1 y #2) se indicó laparotomía
exploradora, ante la situación hemodinámica del enfermo. Sólo en
uno de ellos pudo visualizarse la lesión responsable (caso
#2). De cualquier modo, la fístula aortoentérica requiere un
tratamiento quirúrgico radical, que debe realizarse de manera precoz,
por lo que no debe esperarse, si existe la sospecha de esta complicación,
a una confirmación por métodos de imagen, que generalmente es tardía
(14, 15).
|