Foto 1
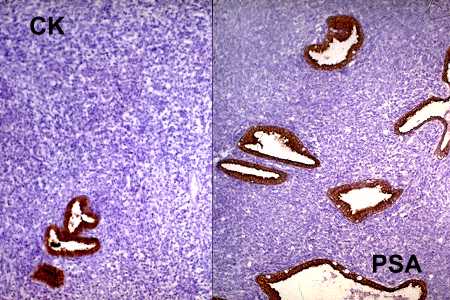
Foto 2
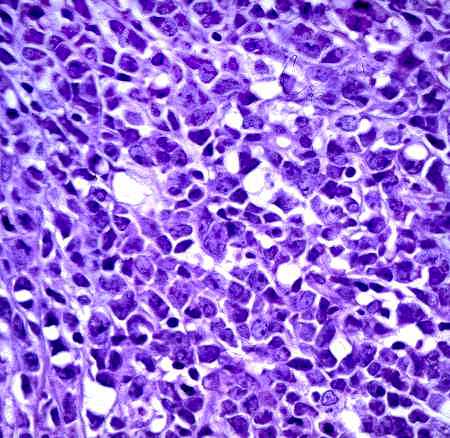
Foto 3
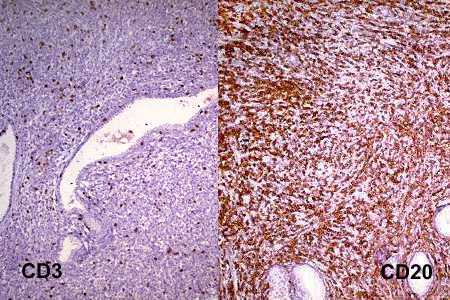
Foto 4.
La infiltración prostática por linfoma ganglionar es rara (en menos del 0,1% de los pacientes) y el linfoma primario de próstata todavía es menos común, suponiendo ambos menos del 0,09% de todos los tumores malignos de la glándula (1).
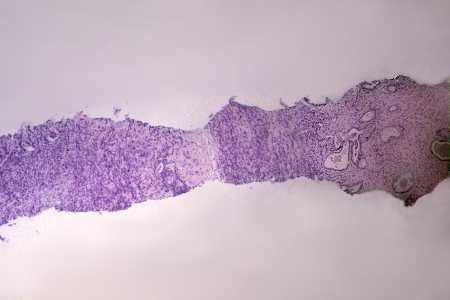
Varón de 73 años con síndrome prostático y hematuria macroscópica. En el examen físico destaca hipertrofia prostática elástica a la palpación, con desplazamiento del cuello vesical y aspecto clínico de hiperplasia benigna prostática. PSA = 17 ng/ml. Se realiza biopsia por punción, en el que se observó un tumor maligno indiferenciado. Un mes más tarde sufre otro episodio de hematuria franca que precisa transfusión, presentando insuficiencia renal y deterioro global severo. Se realizó RTU, que permitió el diagnóstico de linfoma. Posteriormente se objetivaron poliadenopatías generalizadas y hepatoesplenomegalia (linfoma secundario). El estudio anatomopatológico de los fragmentos de RTU muestra una infiltración masiva difusa (Fig. 1) por una proliferación celular de estirpe linfoide ALC positiva y Citoqueratina y PSA negativa (Fig. 2), conformada por células de tamaño mediano-grande, con núcleo de contorno muy irregular con uno o varios nucleolos pequeños y citoplasma escaso, con ocasionales imágenes en "anillo de sello" (Fig. 3). El fenotipo tumoral es de célula centrofolicular CD20(+) y CD3(-) (Fig. 4), siendo además bcl-2 y ciclina-D1 negativo y bcl-6 y CD10 positivo. Existen marcadores pronósticos adversos, con Ki-67 y p53 elevados. Se trata, por tanto de un linfoma B de células grandes (REAL), estadío clínico IVB. Tras tratamiento con CHOP responde espectacularmente, sufriendo recaída y falleciendo a los tres meses.
La afectación linfomatosa de la próstata parece ser propia de hombres mayores, como sucede en nuestro caso, aunque se observan casos en jóvenes. La sintomatología principal es la obstrucción del tracto urinario (1,2) Puede ser sintomática o un hallazgo incidental en prostatectomías radicales por adenocarcinomas prostáticos estadío A (ocurriendo en 0,2 a 1,2% de dichos casos) (3,4). Es raro en ambas situaciones, con 188 casos documentados, 162 sintomáticos y 26 incidentales. El linfoma de próstata sintomático se suele diagnosticar clínicamente como hiperplasia prostática benigna, debido al crecimiento uniforme y elástico de la glándula (1). El diagnóstico diferencial anatomopatológico es con adenocarcinoma poco diferenciado en el caso de un linfoma de alto grado (para lo cual disponemos de marcadores inmunohistoquímicos), y prostatitis crónica en los linfomas de bajo grado y en las infiltraciones leucémicas. Normalmente la prostatitis no produce un infiltrado tan denso y tan monomorfo como una infiltración neoplásica (5). El PSA puede estar elevado en el linfoma de próstata, presumiblemente por destrucción y regeneración del tejido glandular, aunque no necesariamente (6). El pronóstico en los linfomas sintomáticos es malo, tanto en primarios como en secundarios (4). El tipo histológico más frecuente es el linfoma no-Hodgkin B de células grandes (1), aunque se han descrito muchos tipos histológicos, incluyendo linfomas MALT (7,8). Sin embargo, en los linfoma incidentales (descubiertos en una prostatectomía realizada por otras causas), el curso clínico es indolente y la mayoría son linfomas linfocíticos o LLC. El tratamiento en estos casos es sintomático y su diagnóstico no debe de suspender ni posponer la cirugía radical del adenocarcinoma prostático al que suele asociarse (3,4).
|
Foto 1 |
|
Foto 2 |
|
Foto 3 |
|
Foto 4. |