|
Inhibidores
IIb/IIIa en el síndrome coronario agudo: estime el riesgo y abra la arteria responsable
En
los últimos diez años se ha producido una total revolución en el
tratamiento de la cardiopatía isquémica. Al empleo de nuevos fármacos
antitrombóticos, como las heparinas de bajo peso molecular, se han añadido
desde 1993 el empleo de una nueva clase de fármacos antiagregantes
plaquetarios: los inhibidores IIb-IIIa.
Se
trata de un grupo de fármacos, que bajo la apariencia de una acción común,
presentan diferencias marcadas en su composición, selectividad y
biodisponibilidad, como se observa en la siguiente tabla:
| |
Abciximab |
Eptifibatide |
Tirofiban |
| Generación |
1ª |
2ª |
3ª |
| Estructura |
Ac monoclonal quimérico |
Sintético, mimético de KGD |
Sintético, mimético de RGD |
| Composición |
Proteína |
Peptídico |
No peptídico |
| Inmunogenicidad |
Sí (HACA 6%) |
|
No |
| Selectividad |
No |
Sí |
Sí |
| Reversibilidad efecto |
Lenta |
Rápida |
Rápida |
| Aclaramiento |
Lento |
Rápido |
Rápido |
| Vida media: |
alfa 26 min, beta 7 h |
150 min |
120 min |
| Dosis carga |
0,125 mg/Kg |
0,180 mcg/Kg |
0,4 mcg/Kg/min (30') |
| Dosis mantenimiento |
10 mcg/Kg/min |
2 mcg/Kg/min |
0,1 mcg/Kg/min |
| Dosis en ins. renal (Ccr
< 30 ml/min) |
Contraindicado |
Contraindicado |
Reducir dosis 50% |
| Indicaciones |
ICP. AI programada para ICP. |
AI e IM sin ST elevado |
AI e IM sin ST elevado |
| Las
indicaciones son las autorizadas en España. HACA:
Human anti-chimaeric antibodies. ACTP:
angioplastia. ICP: Intervención coronaria percutánea. AI: angina
inestable. IM: Infarto de miocardio. |
Estas
sustancias se han empleado en diversos ensayos clínicos que abarcan más
de 50.000 pacientes tratados. Sin
embargo, a pesar de este volumen de enfermos, todavía no existe un
consenso sobre el empleo de estos medicamentos en algunas circunstancias. De diversos estudios se derivan conclusiones contradictorias en
cuanto a mortalidad y beneficio. El estudio GUSTO IV (1)
(Comentado en este número de REMI: Artículo nº 162) no mostró una reducción de la
mortalidad en enfermos tratados con abciximab a los que no se sometía
precozmente a coronariografía. Sin embargo, el resultado de algunos
estudios (2, 3) y de rigurosos metaanálisis
(4, 5)
muestra que estos fármacos, cuando se emplean combinados precozmente con
la coronariografía, tienen un efecto reductor claro de la mortalidad y de
las complicaciones cardiacas combinadas (figura
1).
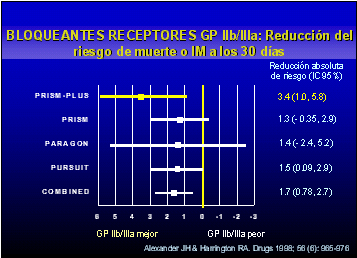
Boersma
et
al (6) han demostrado que a los pacientes con angina inestable a los que se
trata con inhibidores IIb-IIIa tienen una reducción del riesgo del 34%
respecto al placebo. Si a los enfermos se les somete a una intervencion
percutánea la reducción es del 41% (figura 2). Los que tienen elevación del segmento ST y son
tratados con angioplastia tienen una reducción del 49% (5). Los que no tienen elevación del segmento ST tienen una reducción
del 11 %.
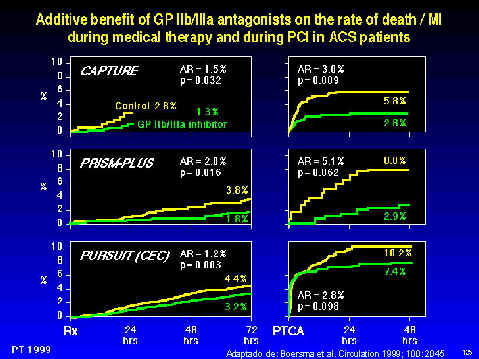
Clásicamente
el tratamiento del Síndrome Coronario Agudo (SCA) consistía, una vez
cumplida la terapia médica, en una estratificación precoz del riesgo
para realizar coronariografía a aquellos enfermos considerados más
proclives a las complicaciones. Esta estrategia estaba basada en estudios
como el VANQWISH (7)
y el TIMI IIIB (8), que no mostraron un mayor
beneficio de la estrategia invasiva. En contraste con estos hallazgos, el estudio
TACTICS TIMI-18 (9)
prueba que la estrategia invasiva es claramente superior.
En
el TACTICS se estudiaron 2.200 pacientes con angina inestable o infarto sin
elevación del segmento ST que reunían alguna de las siguientes características: dolor de esfuerzo progresivo o en reposo en las últimas 24
horas, alteraciones en el
segmento ST o en la onda T, elevación de troponina basal, historia previa de cardiopatía isquémica que incluyera infarto,
procedimiento endovascular o cirugía. Se consideró enfermos de alto
riesgo a los que presentaban una puntuación en la escala de riesgo
TIMI
>4 puntos, riesgo intermedio de 3-4 puntos y bajo riesgo 0-2 puntos.
Esta escala (10) ha demostrado su asociación con la incidencia de eventos
adversos y la respuesta al tratamiento.
Factores
de riesgo TIMI:
-
Edad
>65 años
-
Al
menos tres factores personales de riesgo: fumador activo,
hipercolesterolemia, HTA, historia familiar
-
Historia
previa de cardiopatía isquémica: IAM, ACTP, cirugía
-
Enzimas
positivas
-
Desviación
del segmento ST
-
Uso
de AAS en los últimos siete días
-
Dos
o más episodios de angina de reposo en las últimas 24 horas
Los
pacientes fueron randomizados a coronariografía precoz o estrategia
conservadora. Estos últimos pacientes se les sometía a terapia invasiva
si presentaban inestabilización clínica o ergometría positiva. Se
realizó un seguimiento a 6 meses evaluando mortalidad, necesidad de
revascularización y complicaciones combinadas como muerte/infarto no
fatal. Los pacientes fueron homogéneos en las variables basales.
Los
intervalos de tiempo y los porcentajes de procedimientos de intervención
en cada rama puede verse en la tabla II.
| |
Estrategia
conservadora |
Estrategia
invasiva |
| Tiempo transcurrido (horas) |
|
|
| Cateterismo |
79 |
22 |
| Angioplastia |
93 |
25 |
| Cirugía |
144 |
89 |
| Procedimiento (%) |
|
|
| Cateterismo |
51 |
97 |
| Angioplastia |
24 |
41 |
| Cirugía |
13 |
20 |
| Cualquier revascularización |
36 |
60 |
| Revascularización a los 6 meses |
44 |
61 |
Los
principales resultados en cuanto a complicaciones y variables fueron
(Tabla III)
| |
Conservadora % |
Invasiva % |
OR |
p |
| I-M-R a 6 meses |
19,4 |
15,9 |
0,78 (0,62-0,97) |
0,025 |
|
TnT positiva |
24,2 |
14,8 |
0,55 (0,4-0,75) |
< 0,001 |
|
TnT negativa |
14,8 |
16,7 |
|
NS |
| I-M-R a 30 días |
10,5 |
7,4 |
0,67 (0,50-0,91) |
0,09 |
|
TnT positiva |
16,2 |
7,9 |
0,44 (0,3-0,66) |
< 0,001 |
|
TnT negativa |
5,6 |
6 |
|
NS |
| I-M a 30 días |
7 |
4,7 |
0,65 (0,45-0,93) |
0,02 |
| Muerte a 30 días |
1,6 |
2,2 |
1,4 (0,76-2,6) |
NS |
| Infarto a 30 días |
5,8 |
3,1 |
0,5 (0,33-0,77) |
0,002 |
| Revascularización a 30 días |
5,5 |
3,4 |
0,6 (0,4-0,92) |
0,018 |
| TnT = troponina T. TnT
positiva: >0,1 ng/dl. I-M-R= Infarto de miocardio, muerte o
reingreso. I-M= Infarto de miocardio o muerte. |
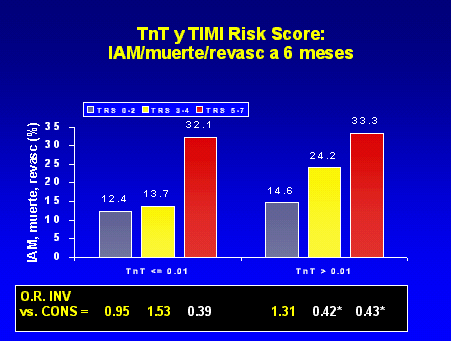
También tanto la estratificación por TIMI risk score como por
elevación del ST mostraron mayor beneficio para todos los
rangos en el grupo intervencionista respecto al conservador de manera
significativa. La combinación de TnT positiva y estratificación por TIMI
risk score discrimina bien a aquellos enfermos con mayor riesgo y
subsidiarios de beneficio con el empleo de tirofiban (figura 3).
También,
se observó que en la estrategia intervencionista hubo menor número de
revascularizaciones y cirugía y que el beneficio se observó casi con
exclusividad en los enfermos que fueron sometidos a procedimiento invasivo
(Tabla IV).
| |
Intervencionista % |
Conservadora % |
| I-M en tratamiento médico a 30
días |
3,3 |
2,4 |
| I-M en ACTP-stent a 30 días |
5,5 |
14,2 |
| I-M en cirugía a 30 días |
5,8 |
11,8 |
| I-M pre ACTP-stent a 7 días |
1,7 |
4,4 |
| I-M post ACTP-stent |
4,5 |
7,5 |
| I-M: Infarto de
miocardio o muerte |
En
conclusión, la estrategia invasiva disminuyó la incidencia de
complicaciones a los 30 días y 6 meses. Hallazgos similares pueden
encontrarse en el estudio FRISC-II con dalteparina y angiografía precoz
(11).
Parece,
por tanto, existir una aparente discrepancia entre diferentes estudios.
Esta aparente contradicción puede explicarse por el uso precoz en el
TACTICS de la angiografía, del uso de un inhibidor IIb-IIIa, y del empleo de
stents, como puede apreciarse en la tabla V.
|
TIMI 3 |
VANQWISH |
FRISC II |
TACTICS |
| Intervencionista |
|
|
|
|
| Stents |
No |
No |
Sí |
Sí |
| GP IIb/IIIa |
No |
No |
No |
Sí |
| t cateterización |
24 horas |
2-4 días |
4 días |
24 horas |
| Conservadora |
|
|
|
|
| Ergometría |
Nuclear |
Nuclear/Eco |
ECG |
Nuclear/Eco |
| Descenso ST |
1 mm |
1 mm |
3 mm |
1 mm |
| % cateterismos |
57% |
24% |
10% |
50% |
| Conclusiones |
Invasiva precoz igual a conservadora |
Invasiva peor que conservadora |
Invasiva tardía mejor que conservadora |
Invasiva precoz mejor que conservadora |
Los
inhibidores IIb-IIIa, y el tirofiban en concreto, tendrían una acción
beneficiosa (12-15):
-
Eliminarían
el riesgo precoz al disminuir la tasa de complicaciones que habrían
aparecido en la primera semana.
-
Estabilización
médica precoz antes del cateterismo o de la cirugía.
-
Reducen
el trombo y mejoran el flujo (15,
16).
-
Evitan
la embolización trombótica durante y con posterioridad a la
angioplastia/stent.
Alguna
de estas razones han podido determinar la falta de resultados positivos de
aquellos estudios que, como el GUSTO IV (1), no han realizado angiografía precoz (sólo el 30% fue
cateterizado a los 30 días). Si observamos el estudio TACTICS, no parece
que estos fármacos, como tratamiento médico puro sin asociar terapia
intervencionista, sean capaces de mostrar diferencias significativas en
cuanto a objetivos principales como mortalidad/IAM.
Asimismo,
los stents han mostrado un bajo índice de reestenosis y necesidad de
revascularización posterior sólos (17),
o asociados a inhibidores IIb-IIIa (18).
Un reciente metanálisis (19) da ventaja a la estrategia intervencionista (figura
4):
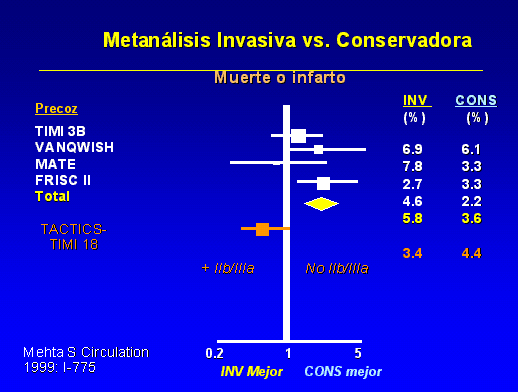
Es
de destacar que la mortalidad del grupo intervencionista en el TACTICS es
el más bajo de todos los estudios, y que su grupo conservador tiene una
mayor mortalidad. Ello indica que el beneficio es mayor en pacientes con
alto riesgo y mayor mortalidad potencial.
Sin
embargo, tanto el VANQWISH como el TIMI-IIIB coinciden con el TACTICS y el
FRISC-II en algo fundamental. El beneficio de una estrategia invasiva es
claramente mejor en sujetos de alto riesgo. Es decir aquellos considerados
como de riesgo intermedio-alto, troponina positiva en admisión y
alteraciones del segmento ST. Concretamente la positivización de la
troponina es el marcador de riesgo más comúnmente comprobado en todos
los ensayos clínicos realizados. En este número de REMI (Artículo
nº 171) se comenta un estudio sobre la correlación de la troponina y la severidad de las
lesiones coronarias (20).
También
en el caso del SCA con elevación del ST, se ha intentado demostrar que la
estrategia de realizar una angioplastia
precoz “facilitada” mediante
el uso de trombolíticos, inhibidores IIb-IIIa y heparina asegura una más
rápida permeabilización de la arteria responsable del infarto, lo que
conllevaría una menor tasa de efectos adversos (21).
El estudio ADMIRAL (22), también comentado en
este número de REMI (Artículo nº 157), al emplear abciximab junto con implantación de
stent, demuestra una reducción del 59% en la incidencia combinada de
muerte, reinfarto y revascularización a los 30 días. Estos resultados son
distintos a los mostrados por el estudio CADILLAC (23),
que no mostró diferencia con la terapia combinada. Quizá la discrepancia
estribe en la administración del inhibidor antes de realizar
la coronariografía (25% de los enfermos en el ADMIRAL). En los últimos
años también se viene hablando del uso de IIb-IIIa junto con fibrinolíticos.
A pesar de los prometedores resultados del estudio TIMI-14 (24),
el reciente trabajo GUSTO-V (25),
ha mostrado un mayor número de hemorragias (si bien las mayores no
fueron sustanciales) y necesidad de transfusión sin mejorar
sustancialmente la mortalidad a los 30 días, aunque la tasa de
reinfartos, la necesidad de revascularización urgente y las
complicaciones isquémicas precoces disminuyeron significativamente.
Son necesarios más estudios para poder apoyar definitivamente esta
estrategia.
Respecto
a las supuestas diferencias entre los tres inhibidores, el
estudio TARGET (26)
(también comentado en este número de REMI: Artículo
nº 156) parece demostrar una diferencia de reducción del riesgo de
1,1%
entre los dos fármacos en enfermos sometidos a coronariografía con
angina inestable. Sin embargo, los intervalos de confianza fueron
estrechos y cercanos a 1 (1,1) en términos de OR. Asimismo, en el propio
estudio se reconoce que si se hubiese usado una mayor dosificación en
el bolo de tirofiban, los resultados podrían haber sido distintos.
Teniendo en cuenta que la diferencia de precio entre abciximab y
tirofiban es de cuatro veces (ver apéndice 1) merecería la pena
comprobar estos resultados. No obstante, el comprobar dos fármacos con
mecanismo de acción equivalente requieren una muestra poblacional más
amplia, con un encarecimiento de los costes.
Las
diferencias entre tirofiban y eptifibatide pueden analizarse con los
resultados del estudio PRISM-PLUS (15)
(tirofiban) con el PURSUIT (14)
(eptifibatide) en pacientes con angina inestable. Estos trabajos son plenamente comparables según los presupuestos
de la Medicina Basada en la Evidencia (27).
Ambos
estudios mostraron diferencias
claras respecto de los resultados principales (Tabla VI) y la seguridad
(Tabla VII)
| Tabla VI |
PRISM PLUS |
PURSUIT |
| Mortalidad grupo control 7 días |
1,9% |
2% |
| Mortalidad grupo control 30 días |
4,5% |
3,7% |
| Mortalidad grupo control 180 días |
7% |
6,2% |
| Reducción absoluta riesgo infarto 7 días |
3,1* |
1,1 |
| Reducción absoluta riesgo infarto 30 días |
3,6* |
1,9 |
| Reducción absoluta riesgo infarto 180 días |
2,2 |
1,4 |
| Reducción absoluta infarto o muerte 7 días |
3,4* |
1,5 |
| Reducción absoluta infarto o muerte 30 días |
3,2* |
1,5 |
| Reducción absoluta infarto o muerte 180 días |
32 |
16 |
| Hemorragia digestiva casos por mil |
6 |
17 |
| NNT infarto a los 30 días |
38 |
111 |
| NNT infarto o muerte a los 30 días |
31 |
67 |
| NNT muerte a los 30 días |
111 |
500 |
| Reducción de infarto o muerte a
los 30 días: |
|
|
| Con
tratamiento médico |
25% |
7% |
| Con
tratamiento médico + ACTP |
44% |
31% |
| NNT= Número necesario
de tratamientos para evitar un efecto adverso. * p< 005. |
| Tabla VII: Seguridad
en síndrome coronario agudo tratado con tirofiban y eptafibatide |
| |
Incidencia % (H/T) |
Incremento absoluto %
(p) |
Incidencia % (H/E) |
Incremento absoluto %
(p) |
| Hemorragia grave |
0,8/1,4 |
+ 0,6 (p= 0,23) |
9,1/10,6 |
+1,5 (p=0,02) |
| Transfusión |
2,8/4,0 |
+1,2 (p=0,21) |
9,2/11,6 |
+2,4 (p<0,05) |
| H= Heparina; T=
Heparina + Tirofiban; E= Heparina + Eptifibatide. Hemorragias graves
según criterios TIMI. PRISM PLUS: Tirofiban. PURSUIT: Eptifibatide. |
Existen diferencias en el análisis por subgrupos (generación de
hipótesis) de los estudios PRISM-PLUS y PURSUIT. En el primer estudio
(con tirofiban) no se observó heterogeneidad en la eficacia en ninguno
de los subgrupos estudiados, incluidas las mujeres y pacientes fuera de
EEUU. En las mujeres y los pacientes incluidos en Europa del Este o en
Sudamérica del estudio PURSUIT, el eptifibatide no fue eficaz y el
resultado fue compatible con tendencia a un efecto inferior al del grupo
de placebo.
No
obstante, estas diferencias no son claramente significativas cuando se
realiza un análisis no “post-hoc”
(6).
Por
tanto, y a la luz de los datos publicados, podríamos hablar de que estos
fármacos responden a un “modelo en dos fases”. El abciximab tendría
más evidencia de eficacia en enfermos que precisan coronariografía
precoz por inestabilidad y alto riesgo, siempre y cuando se dispusiera rápidamente
de un laboratorio de cateterismo (TARGET (26)). El tirofiban y eptifibatide, este último con menor eficacia,
estarían indicados en pacientes que pudiesen ser estabilizados clínicamente,
y en hospitales que no pudieran disponer de instalaciones de hemodinámica
continuamente durante 24 horas (TACTICS
(9),
PRISM-PLUS (15)
y PURSUIT (14)).
No es posible por el momento precisar si la diferencia entre los
distintos tipos de fármacos responden a mecanismos de acción diferentes,
distintas interacciones entre endotelio, plaquetas y leucocitos,
diferencias entre dosis o pacientes, o sólo a variabilidad estadística.
En
cualquier caso, y basados en reglas de evidencia, todas las guías de
actuación clínica (28-30)
establecen la necesidad de emplear inhibidores IIb-IIIa , junto con
coronariografía precoz, en todos
aquellos enfermos con SCA y
factores de alto riesgo. ¿A
qué se llaman factores de alto riesgo? No hay un acuerdo unánime entre
las guías. Aunque, como criterio de consenso, si observamos los
resultados del TACTICS todos aquellos enfermos con más de tres factores
(TIMI Risk Score
3 y/o TnT positiva o desviación del ST >1 mm) serían candidatos a recibir
esta denominación.
Los
enfermos con riesgo intermedio no tendrían una indicación definitiva del
uso de estos fármacos (Tabla VIII). Los de bajo riesgo se les sometería
simplemente a pruebas de provocación de isquemia.
| Tabla VIII:
Recomendaciones sobre el uso de inhibidores IIb/IIIa en síndrome
coronario agudo en pacientes de alto riesgo |
| SEC (30) |
Clase I |
| ACC/AHA (28) |
Clase I, grado A |
| ESC (29) |
Clase I, grado A |
| ACCP (31) |
Clase I, grado A |
| SEC: Sociedad Española
de Cardiología. ACC/AHA: American College of Cardiology and
American Heart Association. ESC: European Society of Cardiology.
ACCP: American College of Chest Physicians. |
La
estrategia a seguir sería (ver Apéndice 1):
-
Identificación
inmediata de pacientes de alto riesgo
-
Inicio
inmediato de IIb-IIIa, junto con AAS y heparina.
-
Diponibilidad
de cateterismo en menos de 8 horas:
-
No
disponibilidad de cateterismo en menos de 8 horas:
-
Iniciar
tirofiban (preferido) o eptifibatide.
-
Programar
coronariografía entre 4 y 48 h. (media 24 h) post inicio de
IIb-IIIa.
-
Mantener
IIb-IIIa durante 12 horas.
Esta
nueva estrategia en el manejo del paciente con SCA plantea una serie de
problemas:
-
Costos.
Este
beneficio de la estrategia intervencionista puede a hacerse a un costo
razonable. Weintraub et al (datos no publicados) han mostrado que:
-
Los
costos a los seis meses son similares, a pesar de ser inicialmente
superiores. Esto es explicable por la reducción de complicaciones y
reingresos.
-
Los
grupos con alteraciones del ST y positivización de la troponina
muestran mayor beneficio y costo similar a los seis meses.
-
Logísticos.
Los centros sin hemodinámica en nuestro medio pueden tener problemas
para concertar una coronariografía en menos de 48 horas. Además, es difícil convencer a determinados Servicios de Hemodinámica
de la urgencia de cateterizar a un paciente “aparentemente”
estable, a pesar de ser un enfermo de alto riesgo. Es obvio, que la propia Sociedad Española de Cardiología y la
SEMICYUC deben llevar un plan de concienciación y coordinación entre
clínicos y hemodinamistas con vistas a que estas estrategias mejoren
realmente a nuestros pacientes.
Apéndices
(solo disponibles en la versión PDF):
-
Estrategia
de uso de los inhibidores IIb/IIIa (diagrama de flujo)
-
Dosis
y coste por tratamiento de los inhibidores IIb/IIIa (tablas)
La versión en formato PDF
(368 K) se puede descargar aquí: REMI
Editorial nº 7, versión PDF
Bibliografía:
-
Simoons
ML, and the GUSTO IV-ACS investigators. Effect of glycoprotein
IIb/IIIa receptor blocker abciximab on outcome in patients with acute
coronary syndromes without early coronary revascularisation: the GUSTO
IV-ACS randomised trial. Lancet 2001; 357: 1915-1924.
-
Novel
dosing regimen of eptifibatide in planned coronary stent implantation
(ESPRIT): a randomised, placebo-controlled trial. Lancet 2000; 356:
2037-2044.
-
The
EPISTENT Investigators. Randomised placebo-controlled and balloon angioplasty
controlled trial to assess safety of coronary stenting with use
of platelet glycoprotein-IIb/IIIa blockade. Lancet 1998; 352: 87-92.
-
Kong
DF, Califf RM, Miller DP, et al. Clinical outcomes of therapeutic agents
that block the platelet glycoprotein IIb/IIIa integrin in ischemic
heart disease. Circulation 1998; 98: 2829-2835.
-
Sabatine
MS, Jang IK. The
use of glycoprotein IIb/IIIa inhibitors in patients with coronary
artery disease. Am J Med 2000; 109: 224-237.
-
Boersma
E, Akkerhuis KM, Théroux P, Califf RM, Topol EJ, Simoons ML. Platelet
Glycoprotein IIb/IIIa Receptor Inhibition in Non–ST-Elevation Acute
Coronary Syndromes Early Benefit During Medical Treatment Only, With
Additional Protection During Percutaneous Coronary Intervention. Circulation
1999; 100: 2045-2048.
-
B
den WE, O ’Rourke RA, Crawford MH, et al. Outcomes in patients with
acute non Q-wave myocardial infarction randomly assigned to an
invasive as compared with a conservative management strategy. N Engl J
Med 1998; 338: 1785-1792. [Erratum, N Engl J Med 1998; 339: 1091.]
-
Effects
of tissue plasminogen activator and a comparison of early invasive and
conservative strategies in unstable angina and non Q-wave
myocardial infarction: results of the TIMI IIIB Trial.Circulation
1994; 89: 1545-1556.
-
Cannon
CP, Weintraub WS, Demopoulos LA, et al. Comparison of early invasive and
conservative strategies in patients with unstable coronary syndromes
treated with the glycoprotein IIb/IIIa inhibitor tirofiban. N Engl J
Med 2001; 344: 1879-1887.
-
Antman
EM, Cohen M, Bernink P, et al. The TIMI risk score for unstable
angina/non-ST elevation MI: a method for prognostication and therapeutic
decision making. JAMA 2000; 284: 835-842.
-
Invasive
compared with non-invasive treatment in unstable coronary artery
disease: FRISC II prospective randomised multicentre study. Lancet
1999;
354: 708-715.
-
The
EPIC Investigators.Use of a monoclonal antibody directed against the
platelet glycoprotein IIb/IIIa receptor in high-risk coronary
angioplasty. N Engl J Med 1994; 330: 956-961.
-
The
IMPACT-II Investigators. Randomised placebo-controlled trial of effect
of eptifibatide on complications of percutaneous coronary interven
tion: IMPACT-II. Lancet 1997; 349: 1422-1428.
-
The
PURSUIT Trial Investigators. Inhibition of platelet glycoprotein
IIb/IIIa with eptifibatide in patients with acute coronary syndromes.
N Engl J Med 1998; 339: 436-443.
-
The
PRISM-PLUS Study Investigators. Inhibition of the platelet glycoprotein
IIb/IIIa receptor with tirofiban in unstable angina and non-Q-wave my
cardial infarction. N Engl J Med 1998; 338: 1488-1497. [Erratum, N Engl J
Med 1998; 339: 415.]
-
Zhao
XQ, Théroux P, Snapinn SM, Sax FL, for the PRISM-PLUS Investigators.
Intracoronary Thrombus and Platelet Glycoprotein IIb/IIIa Receptor
Blockade With Tirofiban in Unstable Angina or Non–Q-Wave Myocardial
Infarction. Circulation 1999; 100: 1609-1615.
-
Serruys
PW, de Jaegere P, Kiemeneij F, et al. A comparison of
balloon-expandable–stent implantation with balloon angioplasty in
patients with coronary artery disease. N Engl J Med 1994; 331: 489-495.
-
Lincoff
AM, Califf RM, Molitern DJ, et al. Complementary clinical benefits of
coronary-artery stenting and blockade of platelet glycoprotein
IIb/IIIa receptors. N Engl J Med 1999; 341: 319-327.
-
Mehta
L. Circulation 1999; I: 775.
-
Frey
N, Dietz A, Kurowski V, Giannitsis E, Tölg R, Wiegand U, et al.
Angiographic correlates of a positive troponin T test in patients
whith unstable angina. Crit Care Med 2001; 29: 1130-1136.
-
Herrmann
HC, Molitern DJ, Ohman EM, et al. Facilitation of early percutaneous
coronary intervention after reteplase with or without abciximab in
acute myocardial infarction: results from the SPEED (GUSTO-4 Pilot)
Trial. J Am Coll Cardiol 2000; 36: 1489-1496.
-
Montalescot
G, Barragan P, Wittenberg O, et al. Platelet glycoprotein IIb/IIIa
inhibition with coronary stenting for acute my cardial infarction. N
Engl J Med 2001; 344: 1895-1903.
-
Stone
GW, Grines CL, Cox DA, et al. A prospective, randomized trial comparing
primary balloon angioplasty with or without abciximab in acute myocardial infarction:
primary endpoint analysis from the CADILLAC Trial. Circulation 2000;
102: II-664. Abstract.
-
Antman
EM, Giugliano RP, Gibson CM, et al, for the TIMI 14. Investigators.
Abciximab facilitates the rate and extent of thrombolysis:
results of the Thrombolysis in Myocardial Infarction (TIMI) 14 trial. Circulation
1999; 99: 2720–2732.
-
The GUSTO V Investigators. Reperfusion
therapy for acute myocardial infarction with fibrinolytic therapy or
combination reduced fibrinolytic therapy and platelet glycoprotein
IIb/IIIa inhibition: the GUSTO V randomised trial. Lancet 2001; 357:
1905–1914
-
Topol
EJ, Moliterno DJ, Herrmann HC, et al. Comparison of two platelet glycoprotein IIb/IIIa
inhibitors, tirofiban and abciximab, for the prevention
of ischemic events with percutaneous coronary revascularization. N Engl
J Med 2001; 344: 1888-1894.
-
McAlister
FA. JAMA 1999; 128: 1371-1377.
-
ACC/AHA
Guidelines for the Management of Patients With Unstable Angina and
Non–ST-Segment Elevation Myocardial Infarction: Executive Summary
and Recommendation. Circulation 2000; 102: 1193-1209.
-
Management
of acute coronary syndromes: acute coronary syndromes wifhout
persistent ST segment elevation. Recommendations of the Task Force of
the European Society of Cardiology. European Heart Journal 2000; 21: 1406-1432.
-
López-Bescós
L, Fernández-Ortiz A, Bueno Zamor H, Coma Canella I, Lidón RM,
Cequier A, et al . Guías de práctica
clínica de la Sociedad Española de Cardiología en la angina
inestable/infarto sin elevación ST. Rev
Esp Cardiol 2000; 53: 838-850.
-
Cairns
JA, Theroux P, Lewis HD Jr, Ezekowitz M, Meade TW. Chest 2001; 119: 228S-252S.
Artículos
relacionados en REMI:
Palabras
clave: Síndrome coronario agudo, Stent coronario, ACTP,
Tratamiento, Inhibidores IIb/IIIa, Abciximab, Tirofiban, Eptifibatide.
Envía
tu comentario para su publicación |